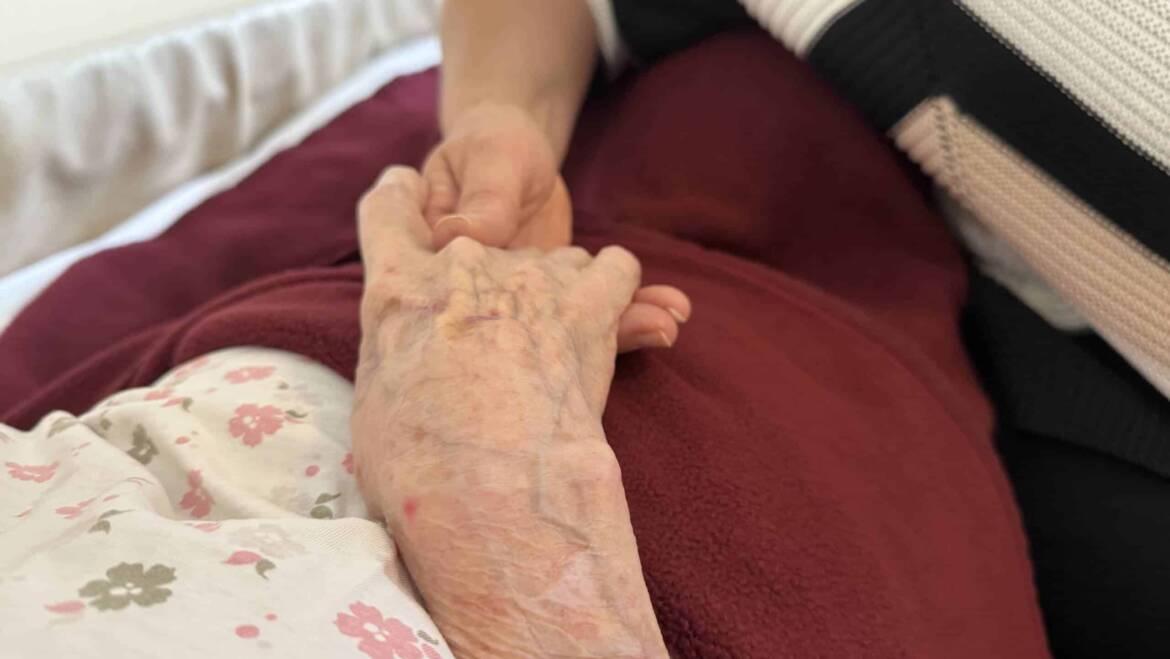
Palliative Care im Haus der Pflege
Wie Palliative Care den Sterbeprozess würdevoll begleitet: Pflegefachkraft Jessica über Nähe, Bedürfnisse und die letzten Wünsche am Lebensende
Amelie: Du bist Pflegefachkraft und Wohnbereichsleitung. Nun hast du die Weiterbildung „Palliative Care“ gemacht. Wie kam es dazu?
Jessica: Es gibt mehrere Beweggründe. Ich bin seit 22 Jahren hier im Haus der Pflege, und das Sterben gehört hier einfach dazu. Man baut eine Bindung auf und sieht den Menschen als Individuum. Im Leben wird man als Individuum gesehen und soll so akzeptiert werden, wie man ist. Nur im Sterben wird das oft vergessen. Mit dem Sterbeprozess wollte ich besser umgehen können. Genau da wollte ich mir Werkzeuge an die Hand holen: Wie kann ich die letzte Phase so gestalten, wie der Mensch sie braucht? Wie kann ich Angehörige unterstützen? Und auch meine Kollegen? Die Ausbildung war für mich das Mittel, um mit dem Thema Sterben professioneller umgehen zu können.
Amelie: Was ist Palliative Care oder auf Deutsch Palliativpflege?
Jessica: Palliative Care bedeutet, den sterbenden Menschen mit allem zu ummanteln, was er in dem Moment braucht – ein ganzheitliches Sehen. Ist er unruhig oder eher ruhig? Braucht er eine haltende Hand oder einfach nur seine Ruhe? Hat er Schmerzen? Es geht darum, darauf einzugehen. Dazu gehören auch Dinge wie Aromapflege mit bestimmten Gerüchen, Berührungen, Massagen, das Auflegen von Wärme oder einfach nur Zuhören und die Hand zu halten. Das sind eigentlich ganz einfache Dinge, die wir täglich tun können, die für den Sterbenden aber extrem wichtig sind.


Amelie: Wann ist ein Mensch palliativ?
Jessica: Eine palliative Situation kann sich über einen langen Zeitraum ziehen – manchmal länger als ein Jahr. Sie fängt da an, wo man merkt, dass jemand nicht mehr möchte, wenn er sagt oder zeigt: „Ich bin lebensleid.“ Die Person hat dann vielleicht keinen Appetit mehr oder möchte nur noch liegen. Durch den langen Kontakt zu den Bewohnern bei uns im Pflegeheim merkt man diese Veränderung deutlich. Richtig drastisch wird es dann in der präfinalen Phase, aber das Palliative an sich ist ein schleichender, langsamer Prozess.
Amelie: Gibt es da einen offiziellen Punkt ab wann man als palliativ gilt?
Jessica: Nein, das ist individuell. Man begleitet die Menschen und merkt einfach, dass es in eine bestimmte Richtung geht. Wenn dann Maßnahmen nötig sind, weil jemand Schmerzen hat oder unruhig ist, muss man natürlich mit dem Arzt Rücksprache halten. Aber alles andere setzt schon viel früher an: einfach auf denjenigen einzugehen und zu respektieren, wie er sich fühlt.
Amelie: Was ist der Unterschied zur Hospizpflege?
Jessica: Ein Hospiz beschäftigt sich ausschließlich mit dem Sterben. Man geht dorthin, wenn der Endpunkt wirklich erreicht ist – zum Beispiel bei schweren Krebsleiden, wenn es zuhause nicht mehr geht. Im Pflegeheim hingegen leben viele Menschen lange, und das Sterben ist ein Teil davon, aber nicht der einzige.
Amelie: Was kann man in der Palliativpflege alles tun, um das Sterben zu erleichtern?
Jessica: Das Einfachste ist, einfach da zu sein und zuzuhören. Sich Zeit zu nehmen. Dann kommen die medizinischen Aspekte dazu: Können Medikamente abgesetzt werden? Wie ist es mit Essen und Trinken? Da holen wir dann den Arzt oder eine speziell ausgebildete Beraterin mit ins Boot. Aber vor allem geht es darum, aus den Gesprächen herauszuhören:“ Was brauchst du jetzt? Was ist dir wichtig? Was kann ich für dich tun?“

Amelie: Kannst du ein Beispiel für eine solche Begleitung geben?
Jessica: Wir hatten ein Ehepaar, das zusammen im Zimmer lebte. Der Mann war lebensmüde, er konnte und wollte nicht mehr. Aber was ihn gehalten hat, war die Sorge um seine Frau: „Was macht sie, wenn ich nicht mehr da bin?“ Das galt es für ihn da zu sein. Wir haben alle Beteiligten – die Frau, die Betreuerin, den Arzt – an einen Tisch geholt, damit alle an einem Strang ziehen. Wir haben ihm tagtäglich das Gefühl gegeben, dass wir für seine Frau da sein werden. Wir haben die Betten zusammengeschoben, damit er ihre Hand halten konnte. Das sind die kleinen Dinge, die dann die ganze Welt bedeuten können. Und so konnte er sterben.
Amelie: Gibt es auch technische oder pflegerische Hilfsmittel?
Jessica: Ja, zum Beispiel spezielle Lagerungstechniken bei offenen Wunden oder Schmerzen. Oder durch Benetzung der Mundschleimhaut mit Wattestäbchen oder speziellen Schwämmen, um einem trockenen Mund vorzubeugen.
Aromapflege ist eine großes Thema, auch Einreibungen oder Wickel. Aber das Wichtigste ist, dass sich alle Beteiligten einig sind und einen gemeinsamen Weg gehen. Und dass man auch die Pflegenden auffängt – denn der Eine hat mehr Bezug zu der sterbenden Person, der Andere mehr professionelle Distanz. Da muss man für alle da sein. Und natürlich auch für die Angehörigen.
Amelie: Wie ist man für Angehörige da?
Jessica: Durch Gespräche und indem man die Situation nicht beschönigt. Angehörige brauchen Klartext: „Der Tod kommt. Es kann lange dauern oder ganz schnell gehen. Wichtig ist, dass wir jetzt das Beste für ihn organisieren.“ Die Angehörigen brauchen jemanden, der sie an die Hand nimmt, nicht jemanden, der sagt: „Es wird schon wieder gut.“
Amelie: Erlebst du als Pflegekraft oft, dass Angehörige das Sterben nicht akzeptieren wollen?
Jessica: Im Pflegeheim ist das seltener, weil die Menschen oft sehr alt sind und die Angehörigen den Leidensweg miterlebt haben. Sie sehen, wie derjenige immer weniger wird, weniger isst, das Bett nicht mehr verlässt. Der Tod ist dann keine Überraschung, sondern oft eine Erlösung. In 23 Jahren kann ich die Fälle, wo sich Angehörige wirklich gesträubt haben, an einer Hand abzählen.
Amelie: Du hast die Aromapflege erwähnt. Warum ist das so wichtig?
Jessica: Düfte begleiten uns von Geburt an und sind mit Erinnerungen verbunden. Jemand, der gerne im Wald spazieren war, kann durch einen frischen, holzigen Duft beruhigt werden. Wenn jemand unruhig ist und einen vertrauten Duft wahrnimmt, wird er automatisch ruhiger. Man merkt sofort, ob ein Duft guttut oder nicht. Und es hilft auch, unangenehme Gerüche, die im Sterbeprozess auftreten, zu neutralisieren – zum Beispiel durch frisch gemahlenen Kaffee, den wir in einem Schälchen im Zimmer aufstellen. Das erleichtert es Angehörigen und Pflegenden, die Nähe zu suchen, die der Sterbende braucht.
Amelie: Gab es schon einmal einen ganz besonderen oder verrückten Wunsch?
Jessica: Oh ja. Wir hatten eine Bewohnerin, die bis zum Schluss geraucht hat. Als sie die Zigarette nicht mehr halten konnte, haben wir sie mit dem Bett täglich in den Hof geschoben, damit sie dort ihre „letzten Zigaretten“ rauchen konnte. Das war ihr Highlight am Tag. Und dann hatten wir einen Herrn, der unbedingt noch ein Stück Schokoladentorte wollte. An dem Sonntag gab es welche, er hat sie genossen – und ist kurz darauf am Kaffeetisch gestorben. Für ihn war das offenbar genau das, was er noch gebraucht hat.
Amelie: Die Beispiele zeigen, wie individuell Palliativpflege ist.
Jessica: Genau. Es geht immer darum: Was brauchst die sterbende Person und wie kann ich dabei helfen und unterstützen. Das ist immer ein individueller Prozess und was dem Einen gut tut, kann für den Anderen ganz anders sein.
Amelie: Vielen Dank für das Gespräch und deinen Einsatz als Palliativkraft im Haus der Pflege.


Hier noch einige Buchtipps zum Thema Palliative Care (unbezahlte Werbung):
Toke Bezuijen (2015): Berührt werden durch Äußere Anwendungen. Verlag Reith / Hendriks & partners, Niederlande. 34,90 Euro, 132 Seiten, ISBN 978-9081549387
Gill Farrer-Halls (2008): Aromatherapie: Balance & Lebensfreude (Coventgarden). DK Verlag Dorling Kindersley, Deutschland. (Preis nicht angegeben), 400 Seiten, ISBN 978-3831090686.
Ingeborg Stadelmann (2006): Bewährte Aromamischungen: Mit ätherischen Ölen leben • gebären • sterben. Stadelmann Verlag, Deutschland. (Preis nicht angegeben), 448 Seiten, ISBN 978-3980376013.
Cornelia Knipping (2007): Lehrbuch Palliative Care. Hogrefe AG, Deutschland. (Preis nicht angegeben), 740 Seiten, ISBN 978-3456844602.